Недеактивна підшлункова залоза
визначення
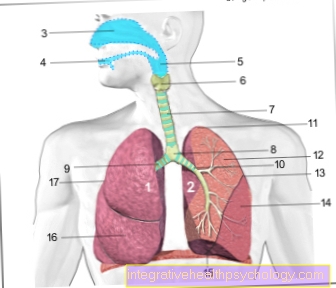
Підшлункова залоза людини (підшлункова залоза) складається з двох частин, відомих як екзокринна та ендокринна.
Екзокринна частина підшлункової залози виробляє травні ферменти та бікарбонат та виводить свою секрецію в тонкий кишечник через вивідний канал. Ферменти використовують для розщеплення поживних речовин, тоді як бікарбонат нейтралізує шлункову кислоту, що міститься в харчовій м’якоті.
Ендокринна система виробляє або інсулін, або його аналог глюкагону, залежно від поточного рівня цукру в крові. Ці гормони потрапляють не в кишечник, а в кров.
Якщо одна з двох або обох частин підшлункової залози порушена у своїй функції, фахівець говорить про гіпофункцію підшлункової залози або недостатність підшлункової залози. Часто лише одна з двох частин виявляє порушення, так що можна говорити про екзокринну або ендокринну гіпофункцію підшлункової залози.
Останній термін застосовується рідко, оскільки це просто питання цукрового діабету (обмежене виробництво інсуліну).

причини
Причини неадекватної підшлункової залози надзвичайно різноманітні. Якщо уражена лише частина ендокринної (інсулінологічної) частини, ця гіпофункція пов'язана із захворюванням на цукровий діабет.
Клітини підшлункової залози, що продукують інсулін, або «зношуються» через вік (діабет другого типу), або піддаються нападу аутоантитіл (діабет 1 типу).
Це інакше з екзокринною гіпофункцією підшлункової залози. Якщо це вже виникає в дитячому віці, зазвичай це є наслідком муковісцидозу. У дорослих найпоширенішою причиною на сьогоднішній день є гостре або хронічне запалення підшлункової залози (панкреатит).
Гостре запалення найчастіше є наслідком закупорки жовчного каменю загального протоку жовчного міхура та підшлункової залози. Це спричиняє накопичення секреції, а ферменти, які він містить, атакують саму підшлункову залозу.
Хронічне запалення здебільшого виникає внаслідок хронічного споживання алкоголю.
діагностика
Що стосується діагностики неадекватної підшлункової залози, слід розрізняти екзокринну та ендокринну частини органу. У випадку обох захворювань лікар може скористатись анамнезом (опитування пацієнта) та фізичним обстеженням, щоб оцінити, наскільки ймовірним є наявність неадекватної підшлункової залози.
Якщо підозра на ендокринну гіпофункцію, тобто захворювання на цукровий діабет, проводять різні тести для оцінки функціональності. Всі вони засновані на вивченні того, наскільки підшлункова залоза здатна утримувати рівень цукру в крові в межах норми.
Для цього підходять вимірювання рівня цукру в крові натщесерце, визначення значення HbA1c та проведення oGTT тесту (пероральний тест на толерантність до глюкози).
З останньою випробуваний отримує спеціальний солодкий питний розчин і через одну-дві години вимірюється його цукор у крові.
Для діагностування можливої екзокринної недостатності підшлункової залози зазвичай вимірюють концентрацію травного ферменту еластази-1 та хімотрипсину в калі. Зменшене надходження цих ферментів у стільці говорить про порушення виробництва в підшлунковій залозі.
Це обстеження пов'язане з відносно невеликими зусиллями і, як правило, дає задовільно надійні результати. Тест на секретин-панкреозимін може бути необхідний в поодиноких випадках. Після введення цих гормонів секреторну здатність підшлункової залози перевіряють зондом, підштовхнутим до тонкої кишки.
Що таке еластаза все-таки? Для цього прочитайте статтю: Еластаза
Симптоми неадекватної підшлункової залози
Гіпофункція ендокринної підшлункової залози має дуже різні симптоми залежно від причини.
Якщо гіпофункція ґрунтується на руйнуванні ендокринних клітин аутоантителами (цукровий діабет 1 типу), симптоми часто з’являються раптово і іноді перетворюються на небезпечну для життя ситуацію протягом години.
Захворілі зазвичай скаржаться на пітливість, сильно посилений позив до сечовипускання та настільки сильну спрагу, що іноді випивають більше п’яти літрів рідини на день!
Оскільки гостра ендокринна гіпофункція підшлункової залози може призвести до діабетичної коми і, зрештою, навіть до смерті, необхідно негайно викликати швидку медичну допомогу, якщо такі симптоми є. Якщо, з іншого боку, ендокринна гіпофункція підшлункової залози є наслідком вікового ослаблення органу, зазвичай це тривалий процес, який займає місяці та роки.
Справа в тому, що уражені зазвичай не відчувають ніяких симптомів, тоді як підвищений рівень цукру в крові внаслідок гіпофункції може завдати шкоди (наприклад, пошкодження стінок судин або нервів).
Оскільки травні ферменти вже не виробляються у достатній кількості у разі екзокринної гіпофункції підшлункової залози, частина поживних речовин, що надходять з їжею, виводиться неперетравленими.
Наприклад, неперетравлений жир виводиться зі стільцем, роблячи його незвично легким і смердючим. Це відомо як жировий стілець.
Іноді спостерігається також хронічна діарея, біль у животі та метеоризм. Крім того, жир в їжі часто викликає нудоту і нудоту.
Оскільки не тільки жир, але й інші поживні речовини не можуть бути засвоєні повністю, в кінцевому рахунку відбувається втрата ваги або, у дітей, недостатнє збільшення ваги ("неспроможність процвітати").
З часом у деяких людей спостерігається підвищена схильність до кровотеч, наприклад, часті кровотечі з носа або схильність до аномально великих синців. Це пов’язано зі зниженим всмоктуванням вітаміну К. Оскільки екзокринна гіпофункція підшлункової залози часто викликається запаленням підшлункової залози (панкреатитом), деякі люди, які страждають, також спочатку відчувають симптоми цього запалення: типовий біль у верхній частині живота, що може іррадіювати в спину.
Більше про це: Симптоми абдомінальної недостатності
лікування
Лікування гіпофункції ендокринної підшлункової залози (цукровий діабет) має на меті нормалізувати рівень цукру в крові.
У разі цукрового діабету 2 типу часто можлива пероральна терапія у формі таблеток; найчастіше застосовуваний препарат - метформін.
Тим часом, однак, існує широкий спектр перорально застосовуваних препаратів для діабету, так що індивідуальне рішення про вибір найбільш підходящої діючої речовини слід приймати разом із лікарем-інтерністом (діабетологом).
У більш запущених випадках, а також при цукровому діабеті 1 типу, введення інсуліну неминуче. Для цього існують різні схеми, з яких разом із лікарем слід вибирати найбільш підходящу. Схеми з дуже чітко визначеними часом та кількістю ін’єкцій не вимагають від пацієнта занадто багато думок, але вони сильно обмежують їх у питанні харчування та фізичних вправ.
Отже, подібні схеми часто використовують люди похилого віку. Молодші пацієнти, з іншого боку, часто щасливіші з так званими «посиленими» схемами, які потребують більше організаційних зусиль, але також пропонують більшу гнучкість.
У разі екзокринної гіпофункції підшлункової залози видалення причини має найбільше значення.
Тож споживання алкоголю слід максимально скоротити або, що найкраще, припинити.
Якщо є жовчний камінь, його попередньо потрібно видалити відповідними заходами. Подальше лікування засноване на заміні недостатньо вироблених травних ферментів. Для цього з підшлункової залози свиней отримують суміш ферментів під назвою панкреатин. Як варіант, також є рослинні препарати.
Крім ферментів, жиророзчинні вітаміни A, D, E і K також повинні бути замінені у більш важких випадках.
Будь ласка, прочитайте також:
- Терапія діабету
- Ліки від цукрового діабету
Харчування при недостатній активності підшлункової залози
Якщо у вас страждає недостатньо ефективна ендокринна підшлункова залоза (цукровий діабет), основні правила харчування випливають із плану терапії, який слід скласти разом зі своїм діабетологом.
Само собою зрозуміло, що моніторинг споживання вуглеводів є особливо важливим, оскільки це підвищує рівень цукру в крові особливо швидко і сильно.
Отже, споживання цукрової їжі слід максимально скоротити і, в ідеалі, контролювати шляхом самоконтролю за рівнем цукру в крові.
Оскільки білки та жири підвищують рівень цукру в крові повільніше та менш сильно, їхню частку в загальному раціоні слід збільшити порівняно зі здоровими людьми. Крім того, кілька менших прийомів їжі в день доцільніше, ніж кілька великих прийомів їжі.
При екзокринній гіпофункції підшлункової залози багато пацієнтів відчувають полегшення своїх симптомів за рахунок зменшення кількості жиру в своєму раціоні. Неперетравлений жир - основна причина неприємних проявів хвороби (неприємна пах, діарея, біль у шлунку, метеоризм).
Однак послідовне надходження замінних ферментів перед їжею має вирішальне значення для розвитку захворювання з метою запобігання недоїдання та дефіциту вітамінів.
Будь ласка, прочитайте також: Дієта при діабеті
Перебіг захворювання
Існуючу неактивну підшлункову залозу вже не можна змінити, незалежно від того, чи є це ендокринним або екзокринним порушенням.
Але навіть якщо ті, хто постраждав, бачать себе в боротьбі з хворобою до кінця свого життя, на більшість перебігу захворювання можна вплинути дуже позитивно за допомогою наявних сьогодні засобів.
Особливо у випадку ендокринної гіпофункції (цукровий діабет) симптоми зазвичай можуть бути зведені до абсолютного мінімуму, а фактичний стрес для пацієнта обмежується надзвичайно важливою терапевтичною дисципліною.
Тим не менш, з часом зазвичай відбувається поступове погіршення функціонування органу. Для того, щоб мати можливість контролювати ці та їх можливі наслідки, настійно рекомендується дотримуватися регулярних перевірок.
наслідки
Підступна річ щодо ендокринної гіпофункції підшлункової залози (цукровий діабет) полягає в тому, що вона зазвичай залишається без будь-яких симптомів протягом тривалого часу, але, тим часом, завдає серйозних наслідків, що призводить до небезпечних для життя подій.
Наслідки ендокринної гіпофункції включають кальцифікацію судин (що згодом може призвести до інфарктів або інсультів), ураження нирок (діабетична нефропатія), порушення зору (діабетична ретинопатія) або пошкодження нервових шляхів (діабетична нейропатія). Ще один епізод
Захворювання - це діабетична стопа, при якій загоєння ран порушено через ураження діабетичних судин і нервів.
У важких випадках це вторинне захворювання може навіть змусити ампутацію окремих ніг або навіть кінцівок.
Дисципліноване дотримання рекомендацій щодо терапії та регулярні обстеження різними спеціалістами (особливо діабетологами, офтальмологами, неврологами) можуть суттєво уповільнити просування цих наслідків!
Екзокринна гіпофункція підшлункової залози часто призводить до втрати ваги з часом, якщо рекомендації щодо терапії не дотримуються належним чином (наприклад, нерегулярне вживання замінників препаратів перед їжею).
Хоча втрата ваги сама по собі не є таким незручним для деяких страждаючих, багато хто недооцінює негативні наслідки тривалого недоїдання: не тільки енергія засвоюється менш енергією, але й абсорбція жиророзчинних вітамінів A, D, E і K також обмежена, схуднення супроводжується дефіцитом вітамінів.
Залежно від функцій окремих класів вітамінів, це може призвести до підвищеної сприйнятливості до інфекцій та зниження гостроти зору (вітамін А), крихких кісток (вітамін D) або підвищення схильності до кровотечі (вітамін К).
Вас також може зацікавити ця тема: Дефіцит вітамінів